Ein tastbarer Knoten am Hals sorgt bei vielen Menschen zunächst für Verunsicherung – doch in den meisten Fällen sind Schilddrüsenknoten harmlos. Sie gehören zu den häufigsten Veränderungen der Schilddrüse und werden oft zufällig bei einer Ultraschalluntersuchung entdeckt. Dennoch sollten Knoten ernst genommen und ärztlich abgeklärt werden, denn in seltenen Fällen können sie hormonell aktiv sein oder auf eine bösartige Erkrankung hinweisen.
- Schilddrüsenknoten entstehen selten isoliert, sondern resultieren aus einem komplexen Zusammenspiel von Hormonregulation, Stoffwechsel, Spurenelementversorgung und Umweltfaktoren.
- Etwa 60 % der Erwachsenen haben Schilddrüsenknoten, aber nur ca. 5 % sind bösartig (1).
- Ein optimaler Jod- und Selenstatus sowie die Kontrolle von Gewicht und Stoffwechsel können das Risiko verringern.
Was ist ein Schilddrüsenknoten?
Ein Schilddrüsenknoten ist eine umschriebene Veränderung im Gewebe der Schilddrüse. Dabei handelt es sich um einen Bereich, der sich in Struktur oder Dichte vom übrigen Schilddrüsengewebe unterscheidet. Knoten können einzeln oder mehrfach auftreten und werden häufig zufällig im Ultraschall entdeckt.
In den meisten Fällen sind Schilddrüsenknoten gutartig und verursachen keine Beschwerden. Man unterscheidet zwischen:
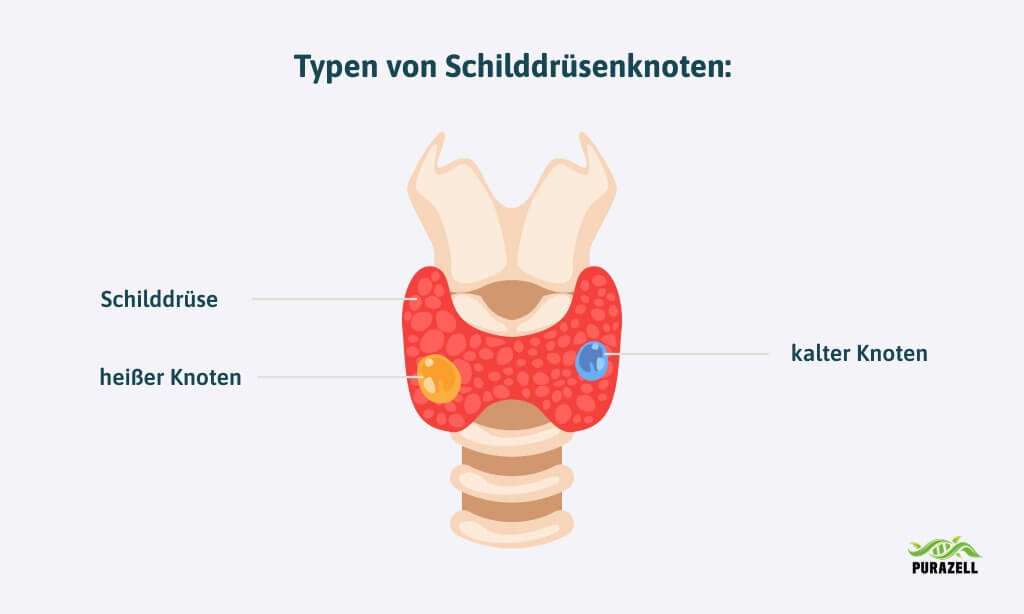
- hormonaktiven (heißen) Knoten, die eigenständig Schilddrüsenhormone produzieren und eine Überfunktion auslösen können,
- und hormoninaktiven (kalten) Knoten, die keine Hormone bilden.
Heißer Knoten Schilddrüse Symptome
Ein heißer Schilddrüsenknoten ist stoffwechselaktiv und produziert eigenständig – also unabhängig von der Steuerung durch das TSH aus dem Gehirn – Schilddrüsenhormone. Man spricht daher auch von einem autonomen Adenom.
In der Szintigraphie, einer nuklearmedizinischen Untersuchung, zeigt sich ein heißer Knoten deutlich, weil er besonders viel radioaktiven Tracer, eine Substanz die zur Darstellung von Stoffwechselaktivitäten verwendet wird, aufnimmt. Er wird sichtbar als „roter“ Bereich.
Da diese Knoten unkontrolliert Hormone bilden, können sie eine Schilddrüsenüberfunktion (Hyperthyreose) auslösen. Typische Beschwerden sind:
- Herzrasen
- Gewichtsverlust
- Schwitzen
- Innere Unruhe
- Zittern
Ursache ist häufig ein langjähriger Jodmangel, der die Schilddrüse zu vermehrtem Wachstum anregt.
Die gute Nachricht: Heiße Knoten sind fast immer gutartig, Krebs ist hier extrem selten. Die Behandlung zielt darauf ab, den überaktiven Knoten auszuschalten, meist durch Radiojodtherapie, seltener durch eine Operation oder medikamentöse Therapie mit Thyreostatika.
Schilddrüse kalter Knoten Symptome
Ein kalter Schilddrüsenknoten produziert dagegen keine oder nur sehr wenige Hormone und ist stoffwechselinaktiv. In der Szintigraphie nimmt er keinen oder nur wenig Tracer auf und erscheint daher als ausgesparter oder „blauer“ Bereich.
Kalte Knoten beeinflussen den Hormonspiegel in der Regel nicht und bleiben häufig lange symptomlos. Erst wenn sie größer werden, können sie ein Druck- oder Engegefühl im Hals verursachen oder auf die Luftröhre drücken. Die Ursachen sind vielfältig und reichen von gutartigen Gewebeveränderungen bis zu strukturellen Umbauprozessen.
Wichtig ist: Das Krebsrisiko ist gering, aber höher als bei heißen Knoten. Deshalb werden kalte Knoten sorgfältig abgeklärt – meist durch Ultraschall und bei Bedarf durch eine Feinnadelpunktion, um die Zellen genauer zu untersuchen.
Knoten, die in der Szintigraphie genauso aktiv sind wie das umliegende Gewebe, nennt man warme Knoten – sie sind in der Regel gutartig.
Wie gefährlich ist ein Knoten in der Schilddrüse – und was erhöht das Risiko?
Schilddrüsenknoten sind sehr häufig: Etwa 60 % der Erwachsenen haben im Laufe ihres Lebens einen oder mehrere Knoten.
Die gute Nachricht ist jedoch, dass nur etwa 5 % bösartig sind. Dennoch führt die zunehmende Nutzung von Ultraschall und anderer Bildgebung dazu, dass immer mehr kleine, klinisch unbedeutende Knoten entdeckt werden, mit dem Risiko einer Überdiagnose und unnötiger Behandlungen.
Wann besteht ein erhöhtes Krebsrisiko bei Schilddrüsenknoten?
Schilddrüsenkrebs entsteht, wenn sich Zellen der Schilddrüse genetisch verändern und beginnen, unkontrolliert zu wachsen. Normalerweise wird das Zellwachstum streng reguliert – unter anderem durch das Hormon TSH, das die Schilddrüse stimuliert.
Bestimmte Faktoren können jedoch diese Regulation stören:
- Ionisierende Strahlung kann das Erbgut der Schilddrüsenzellen direkt schädigen und Mutationen auslösen.
- Chronisch erhöhte Wachstumsreize, etwa durch dauerhaft erhöhte TSH-Spiegel oder Stoffwechselstörungen, können die Zellteilung anregen.
- Beim metabolischen Syndrom spielen Insulinresistenz und erhöhte IGF-1-Spiegel eine Rolle. Diese Wachstumsfaktoren fördern die Zellproliferation und könnten langfristig auch die Entstehung bösartiger Veränderungen begünstigen.
- Entzündungsprozesse und hormonelle Einflüsse aus dem Fettgewebe (z. B. Leptin) können zusätzlich stimulierend wirken.
Auch wenn die meisten Schilddrüsenknoten gutartig sind, gibt es bestimmte Warnzeichen und Risikofaktoren, die das Risiko für eine bösartige Veränderung erhöhen können.
Dazu zählen vor allem Strahlenexposition in der Kindheit, wie zum Beispiel durch frühere Bestrahlungen im Halsbereich, familiäre Belastung oder bekannte genetische Syndrome, besonders schnelles Wachstum eines Knotens, eine harte Beschaffenheit, schlechte Verschiebbarkeit oder Fixierung im umliegenden Gewebe
Solche Befunde sollten immer weiter abgeklärt werden.

Stoffwechsel als Risikofaktor: Was zeigt die Studienlage?
Eine große Querschnittsstudie (2) mit 2.719 Erwachsenen untersuchte den Zusammenhang zwischen dem metabolischen Syndrom und Schilddrüsenknoten.
Die Ergebnisse zeigen einen klaren Zusammenhang: Personen mit metabolischem Syndrom wiesen eine Knotenprävalenz von 27,8 % auf, während sie bei Menschen ohne metabolisches Syndrom lediglich 15,3 % betrug. Damit war das Risiko für das Auftreten von Schilddrüsenknoten in der Gruppe mit metabolischem Syndrom fast doppelt so hoch.
Besonders relevant war der Taillenumfang als Maß für zentrale Adipositas. Er erwies sich als unabhängiger Risikofaktor für die Entstehung von Knoten. Menschen mit einem Taillenumfang ≥ 90 cm hatten zudem signifikant höhere TSH-Werte.
Die Forschung diskutiert mehrere Zusammenhänge:
- Insulinresistenz und Hyperinsulinämie fördern über den IGF-1-Signalweg die Zellvermehrung in der Schilddrüse.
- Erhöhte TSH-Werte bei Adipositas stimulieren zusätzlich das Wachstum der Schilddrüsenzellen.
- Entzündungsbotenstoffe aus Fettgewebe (z. B. Leptin, TNF-α, IL-6) könnten das Schilddrüsenwachstum weiter begünstigen.
- Chronisch erhöhte Insulin- und IGF-1-Spiegel werden zudem mit Tumorwachstum in Verbindung gebracht.
Das Risiko steigt dabei mit der Anzahl der Komponenten des metabolischen Syndroms – insbesondere bei vergrößertem Taillenumfang, erhöhtem systolischem Blutdruck, erhöhten Blutzuckerwerten und erhöhten Triglyzeriden.
Jodmangel: Ein klarer Risikofaktor für Schilddrüsenknoten
Neben metabolischen Faktoren spielen auch Jod– und Spurenelementversorgung eine wichtige Rolle bei der Entstehung von Schilddrüsenknoten und möglicherweise auch bei der Krebsentwicklung.
Eine große Auswertung (3) von 31 Studien mit insgesamt rund 9,6 Millionen Teilnehmenden untersuchte den Zusammenhang zwischen Jodaufnahme und Schilddrüsenknoten. In der Meta-Analyse zeigte sich: Jodmangel (Urin-Jod <100 µg/L) war mit einem signifikant erhöhten Risiko für Schilddrüsenknoten verbunden.
Personen, die regelmäßig jodiertes Speisesalz verwendeten, hatten hingegen ein deutlich geringeres Knotenrisiko. Für eine höhere Jodaufnahme (200–300 µg/L oder mehr) konnte kein konsistenter Zusammenhang mit einem erhöhten Risiko nachgewiesen werden.
Warum fördert Jodmangel Knoten in der Schilddrüse? Fehlt Jod, muss die Schilddrüse stärker arbeiten, um ausreichend Hormone zu produzieren. Das führt zu einer dauerhaften Stimulation durch TSH und damit zu Zellwachstum und Gewebevermehrung. Über Jahre kann daraus eine knotige Umstrukturierung entstehen.
Selen: Möglicher Schutzfaktor vor Schilddrüsenkrebs
Auch der Spurenelementstatus scheint eine Rolle zu spielen, insbesondere im Hinblick auf Schilddrüsenkrebs. In einer Fall-Kontroll-Studie (4) mit Patienten aus einem iodreichen Gebiet zeigten sich deutliche Unterschiede der Serum-Selenwerte:
- Papilläres Schilddrüsenkarzinom: Ø 94,9 µg/L
- Benigne Knoten: Ø 121,0 µg/L
- Gesunde Kontrollen: Ø 134,0 µg/L
Die Unterschiede waren hochsignifikant. Ein Selenmangel (<70 µg/L) fand sich bei 13,1 % der Patienten mit papillärem Schilddrüsenkarzinom, jedoch bei keinem der Patienten mit benignen Knoten. Zudem zeigte sich: Mit jedem Anstieg des Selenwertes um 1 µg/L sank das Risiko für ein papilläres Karzinom um etwa 6 %.
Biologisch ist das plausibel: Selen ist Bestandteil antioxidativer Enzyme wie der Glutathionperoxidase und reguliert Deiodinasen, die Schilddrüsenhormone aktivieren. Niedrige Selenwerte können oxidativen Stress, DNA-Schäden und eine gestörte Zellregulation begünstigen – Faktoren, die zur Krebsentstehung beitragen können.
Knoten auf der Schilddrüse – Was tun?
Ein Knoten in der Schilddrüse ist zunächst kein Grund zur Panik. Die meisten Schilddrüsenknoten sind gutartig und benötigen keine sofortige Behandlung. Entscheidend ist eine strukturierte Diagnostik, um das individuelle Risiko richtig einzuschätzen und unnötige Eingriffe zu vermeiden.
- Ultraschall: die zentrale Untersuchung
Der Ultraschall ist die wichtigste Erstuntersuchung. Dabei werden unter anderem bewertet:
- Echogenität (hell/dunkel)
- Form und Begrenzung
- Verkalkungen
- Auffällige Lymphknoten
Moderne TIRADS-Systeme (z. B. EU-, ATA- oder ACR-TIRADS) helfen, das Krebsrisiko standardisiert einzuschätzen. Je nach Risikokategorie wird festgelegt, ab welcher Knotengröße eine Feinnadelbiopsie (FNAB) sinnvoll ist. Ziel ist es, unnötige Biopsien zu vermeiden, ohne relevante Tumoren zu übersehen.
- Feinnadelpunktion und molekulare Tests
Ist der Ultraschall auffällig, erfolgt eine Feinnadelpunktion. Die Zelluntersuchung wird nach dem Bethesda-System (I–VI) klassifiziert.
Herausfordernd sind sogenannte grenzwertige Befunde (Bethesda III–IV), bei denen das Krebsrisiko zwischen etwa 10 und 40 % liegt.
Hier können molekulare Tests wie ThyroSeq oder Afirma helfen. Sie verbessern die Risikoeinschätzung deutlich und können unnötige diagnostische Operationen um bis zu 60 % reduzieren. Zwar sind diese Tests kostenintensiv, sie können aber im Vergleich zu einer diagnostischen Operation langfristig sinnvoll sein.
- Verlaufskontrolle statt sofortiger Therapie
Bei gutartigen Knoten reicht meist eine Ultraschallkontrolle alle zwei bis drei Jahre. Eine erneute Biopsie ist nur notwendig, wenn der Knoten wächst oder sich die Ultraschallmerkmale verändern.
Auch kleine, niedrigrisikoreiche papilläre Karzinome unter 1 cm Größe können unter bestimmten Voraussetzungen aktiv überwacht werden. Kontrollen erfolgen dann alle 6–12 Monate. Erst bei einem deutlichen Wachstum, z. B. bei mehr als 3 mm, oder Lymphknotenbefall wird operiert.
- Schilddrüsenknoten behandeln: Therapieoptionen bei Beschwerden oder Risiko
Nicht jeder Knoten muss entfernt werden. Eine Behandlung ist sinnvoll bei:
- deutlichen Beschwerden (Druck, Schluckstörungen, kosmetische Beeinträchtigung)
- hormonaktiven („heißen“) Knoten
- Malignitätsverdacht
Bei heißen Knoten empfiehlt sich eine Radiojodtherapie oder minimalinvasive Verfahren, wie Radiofrequenzablation, Laserablation, Mikrowellenablation oder Ethanol-Injektion. Diese Methoden können das Knotenvolumen um 50–90 % reduzieren.
Ist eine Operation notwendig, wird häufig eine Lobektomie – die Entfernung eines Schilddrüsenlappens – bevorzugt, da sie ein geringeres Komplikationsrisiko birgt als die vollständige Entfernung der Schilddrüse.
Fazit: Das bedeutet der Knoten im Hals
Schilddrüsenknoten entstehen nicht isoliert, sondern im Zusammenspiel von Hormonregulation, Stoffwechsel, Spurenelementstatus und Umweltfaktoren.
Die entscheidende Differenzierung erfolgt dabei zwischen
✅ hormonaktiven (heißen) Knoten, die eigenständig Schilddrüsenhormone produzieren und eine Überfunktion auslösen können,
✅ und hormoninaktiven (kalten) Knoten, die keine Hormone bilden.
Ein Schilddrüsenknoten bedeutet jedoch nicht automatisch Krebs oder Operation. In den meisten Fällen genügt eine sorgfältige Ultraschalluntersuchung und regelmäßige Kontrolle. Moderne Risikostratifizierung, molekulare Diagnostik und minimalinvasive Therapien ermöglichen heute eine individuelle, risikoangepasste Behandlung und helfen, Überdiagnose und Übertherapie zu vermeiden.
FAQ – Häufig gestellte Fragen zu Schilddrüsenknoten
Ein Schilddrüsenknoten ist eine umschriebene Veränderung im Gewebe der Schilddrüse. Er kann fest oder flüssigkeitsgefüllt sein und wird häufig zufällig im Ultraschall entdeckt. Die meisten Knoten sind gutartig.
Sehr häufig. Je nach Alter haben bis zu 60 % der Erwachsenen im Ultraschall nachweisbare Knoten. Die meisten verursachen keine Beschwerden und bleiben harmlos (1).
In etwa 95 % der Fälle sind sie gutartig. Nur ungefähr 5 % sind bösartig. Entscheidend ist eine strukturierte Diagnostik zur Risikoeinschätzung (1).
Heiße Knoten produzieren selbstständig Hormone und können eine Überfunktion auslösen – sie sind fast immer gutartig. Kalte Knoten produzieren keine Hormone und müssen sorgfältiger abgeklärt werden, da hier ein leicht erhöhtes Krebsrisiko besteht.
Nein. Die meisten gutartigen Knoten werden lediglich kontrolliert. Eine Operation ist nur bei Krebsverdacht, starkem Wachstum, Beschwerden oder großen Knoten erforderlich.
Eine ausreichende Jodversorgung kann helfen, insbesondere jodmangelbedingte Knoten zu verhindern. Zudem spielen Stoffwechselgesundheit, Gewichtskontrolle und regelmäßige ärztliche Kontrollen bei Risikopersonen eine wichtige Rolle.
Quellenverzeichnis:
(1) Giorgio Grani, Marialuisa Sponziello, Valeria Pecce, Valeria Ramundo, Cosimo Durante, Contemporary Thyroid Nodule Evaluation and Management, The Journal of Clinical Endocrinology & Metabolism, Volume 105, Issue 9, September 2020, Pages 2869–2883,
(2) Liu J, Wang C, Tang X, Fu S, Jing G, Ma L, Sun W, Li Y, Wu D, Niu Y, Niu Q, Guo H, Song P. Correlation analysis of metabolic syndrome and its components with thyroid nodules. Diabetes Metab Syndr Obes. 2019 Aug 30;12:1617-1623. doi: 10.2147/DMSO.S219019. PMID: 31564932; PMCID: PMC6724178.
(3) Gräfe W, Scheibe S, Schwarz J, Liebig L, Voigt K, Schübel J. The myth of iodine: A systematic review and meta-analysis on the relationship between iodine and thyroid nodule. J Endocrinol Invest. 2025 Aug;48(8):1693-1706. doi: 10.1007/s40618-025-02606-4. Epub 2025 May 28. PMID: 40434566; PMCID: PMC12313809.
(4) Dahmardeh S, Heidari Z. Serum Selenium Level in Thyroid Cancer: A Case-Control Study. Med J Islam Repub Iran. 2024 May 8;38:52. doi: 10.47176/mjiri.38.52. PMID: 39399620; PMCID: PMC11469708.