Bei wem sich während der Schwangerschaft Wasser in den Füßen, Händen und Beinen sammelt, ist nicht allein. Etwa 35–80 % aller Schwangeren entwickeln Beinschwellungen. Besonders im letzten Drittel der Schwangerschaft sind geschwollene Knöchel und Füße keine Seltenheit.
In den meisten Fällen sind Wassereinlagerungen in der Schwangerschaft harmlos und vorübergehend. Dennoch können sie unangenehm sein und ein Spannungs- oder Schweregefühl verursachen. Wichtig ist deshalb zu wissen, wann es sich um normale Schwangerschaftsödeme handelt – und bei welchen Anzeichen eine ärztliche Abklärung sinnvoll ist.
- Wassereinlagerungen sind während der Schwangerschaft völlig normal – bis zu 4 von 5 Schwangeren leiden an Ödemen während der Schwangerschaft.
- Bei gesunden Frauen setzt der Entwässerungsprozess (Diurese) meist innerhalb von 24 bis 48 Stunden nach der Entbindung ein.
- Wenn die Wassereinlagerungen deutlich zunehmen statt langsam zurückzugehen, mit starkem Spannungsgefühl oder Schmerzen verbunden sind, einseitig an einem Bein, zusammen mit Kopfschmerzen, Sehstörungen, Oberbauchschmerzen oder Bluthochdruck auftreten oder von Atemnot begleitet werden, sollte eine ärztliche Kontrolle erfolgen.
Warum treten Wassereinlagerungen in der Schwangerschaft auf: Was passiert im Körper?
Wassereinlagerungen gehören zu den häufigsten körperlichen Veränderungen in der Schwangerschaft. Der Grund liegt vor allem im deutlich veränderten Wasserhaushalt: Mit fortschreitender Schwangerschaft steigt das Gesamtkörperwasser signifikant an.
Sowohl das Blutplasma als auch die Flüssigkeit außerhalb der Zellen nehmen messbar zu. Moderne Messungen mittels bioelektrischer Impedanzanalyse zeigen, dass dieser Anstieg ein normaler, physiologischer Bestandteil einer gesunden Schwangerschaft ist (1).
Dabei wächst nicht nur die Gesamtmenge an Körperwasser – auch die Verteilung verändert sich. Besonders das extrazelluläre Wasser nimmt stärker zu als das intrazelluläre Wasser.
Das bedeutet: Mehr Flüssigkeit befindet sich im Zwischenraum zwischen den Zellen und genau dort entstehen Ödeme.
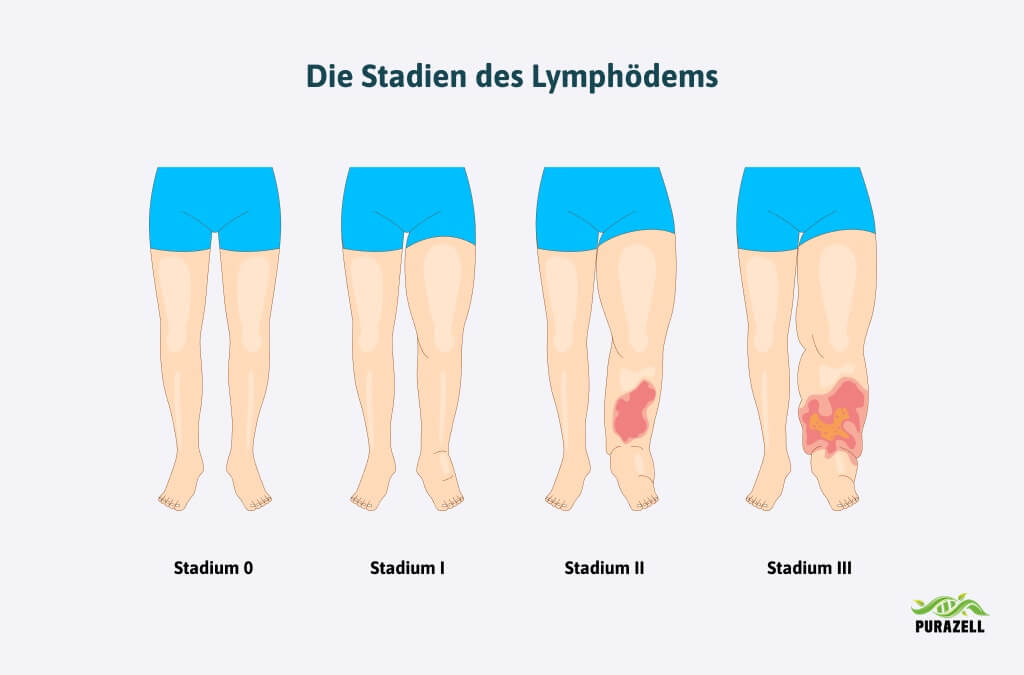
Diese leichte, allmähliche Flüssigkeitsverschiebung ist in einer unkomplizierten Schwangerschaft normal und Ausdruck hormoneller und gefäßbedingter Anpassungen. Das aktivierte Renin-Angiotensin-System, die Gefäßerweiterung und das erhöhte Blutvolumen sorgen gemeinsam dafür, dass Mutter und Kind optimal versorgt werden.
Zusätzlich verstärkt der wachsende Uterus den Effekt: Er übt Druck auf die Beckenvenen aus, wodurch der Rückfluss des Blutes aus den Beinen erschwert wird. Der venöse Druck steigt an, Flüssigkeit wird ins umliegende Gewebe gedrückt – vor allem in Füße, Knöchel und Unterschenkel.
Deshalb entwickeln etwa 35–80 % aller Schwangeren Beinschwellungen, insbesondere im letzten Drittel der Schwangerschaft. Typische Begleiterscheinungen sind:
- Schweregefühl
- Spannungsgefühl
- Schmerzen
- nächtliche Wadenkrämpfe
- Kribbeln in den Beinen
Wichtig ist jedoch die Abgrenzung zu krankhaften Veränderungen. Bei hypertensiven Schwangerschaftserkrankungen wie der Präeklampsie zeigen sich teils andere Muster der Flüssigkeitsverteilung.
In Fällen einer späten Präeklampsie liegt ein deutlich höheres Gesamtkörperwasser und Extrazellulärwasser vor – ein Hinweis auf eine stärkere Flüssigkeitsüberladung. Gleichzeitig ist das Verhältnis von extrazellulärem zu intrazellulärem Wasser in allen hypertensiven Schwangerschaftsformen erhöht, was auf eine pathologische Flüssigkeitsverschiebung hindeutet.
In frühen Präeklampsieformen hingegen zeigt sich kein signifikanter Anstieg des Gesamtkörperwassers. Hier wird vermutet, dass steifere Gefäße die normale Flüssigkeitsspeicherung einschränken. Ob diese Veränderungen Ursache oder Folge der Erkrankung sind, ist bislang nicht eindeutig geklärt.
Ab wann Wassereinlagerungen in der Schwangerschaft typisch sind
Eine Schwangerschaft wird typischerweise in Monate, Schwangerschaftswochen oder Trimester eingeteilt. Je nach Trimester verändert sich jedoch nicht nur der Körper des Embryos, sondern auch der Körper der Mutter.
1. Trimester (1.–12. Schwangerschaftswoche, SSW)
- Beginn: erster Tag der letzten Periode
- Entwicklung der Organe (Organogenese)
- Häufige Beschwerden: Übelkeit, Müdigkeit
- Höheres Fehlgeburtsrisiko als später
2. Trimester (13.–27. SSW)
- Stabilere Phase, viele Beschwerden lassen nach
- Bauch wächst sichtbar
- Erste Kindsbewegungen spürbar (meist 18.–22. SSW)
3. Trimester (28.–40. SSW)
- Starkes Wachstum und Gewichtszunahme des Babys
- Vorbereitung auf die Geburt
- Geburtstermin um die 40. SSW
Wassereinlagerung in der Frühschwangerschaft – 1. Trimester
Im 1. Trimester stellt sich der Körper hormonell stark um. Besonders das Hormon Progesteron spielt eine wichtige Rolle. Es sorgt unter anderem dafür, dass sich die Gefäße erweitern und das Gewebe lockerer wird. Dadurch kann mehr Flüssigkeit ins umliegende Gewebe übertreten.
Typische Symptome sind:
- Leicht geschwollene Füße oder Hände
- Spannungsgefühl in Brüsten oder Beinen
- Gefühl von „aufgedunsen sein“
- Leichte Gewichtszunahme durch Flüssigkeit
Im 1. Trimester sind die Ödeme meist mild, eher vorübergehend und in der Regel unbedenklich. Treten jedoch plötzlich starke Schwellungen auf, kommt es zu einer einseitigen, schmerzhaften Schwellung eines Beins oder treten zusätzliche Beschwerden wie Kopfschmerzen, Sehstörungen oder Bluthochdruck auf, sollte ärztlich Rücksprache gehalten werden.
Zwar sind schwerwiegende Ursachen im 1. Trimester selten, dennoch gilt: Bei Unsicherheit ist es immer sinnvoll, einmal mehr medizinischen Rat einzuholen.
Wassereinlagerungen Schwangerschaft 2. Trimester
Wassereinlagerungen können grundsätzlich zu jedem Zeitpunkt der Schwangerschaft auftreten, typisch werden sie jedoch ab dem zweiten Trimester und nehmen besonders im letzten Drittel deutlich zu.
Viele Schwangere bemerken erste leichte Schwellungen zwischen der 20. und 28. Schwangerschaftswoche. Am häufigsten treten ausgeprägtere Ödeme jedoch ab der 30. Schwangerschaftswoche auf, wenn das Körpergewicht, das Blutvolumen und der Druck auf die Beckenvenen weiter zunehmen.
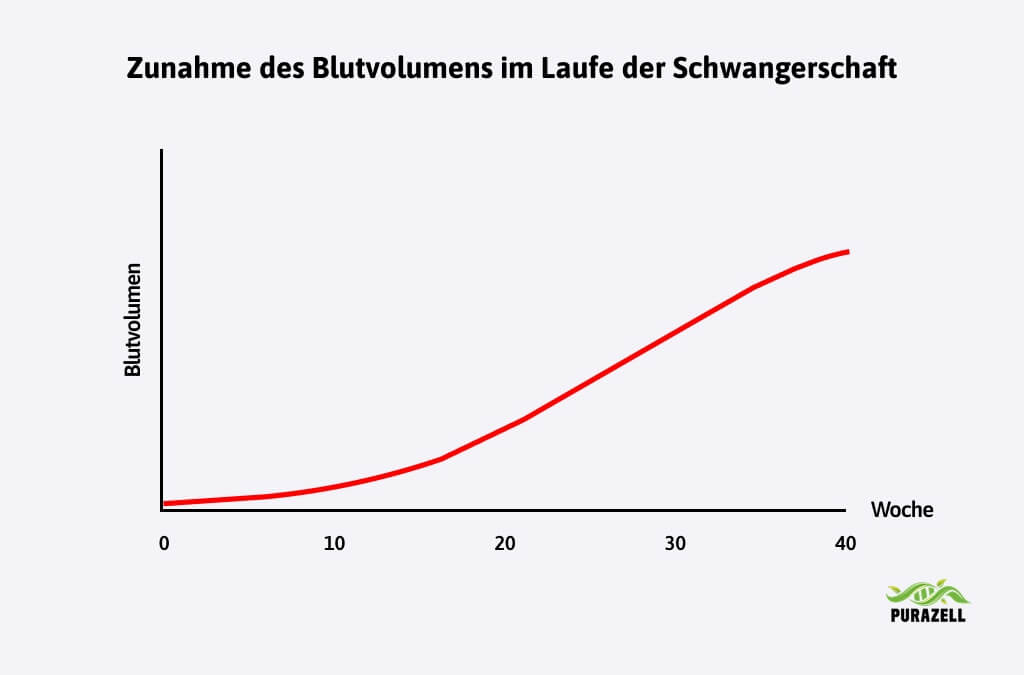
Hintergrund ist, dass der Körper im Verlauf der Schwangerschaft zunehmend mehr Flüssigkeit speichert. Das Blutvolumen steigt somit mit jedem Trimester deutlich an, und auch die Menge an Gewebsflüssigkeit nimmt zu.
Gleichzeitig erschwert die wachsende Gebärmutter den Rückfluss des Blutes aus den Beinen zum Herzen. Besonders an warmen Tagen, nach langem Stehen oder Sitzen sowie am Abend zeigen sich deshalb geschwollene Füße, Knöchel oder Hände.
Leichte, beidseitige Schwellungen der Beine gelten im späteren Schwangerschaftsverlauf als normal. Typisch ist, dass sie sich über Nacht oder nach dem Hochlagern der Beine wieder bessern.
Wie lange Wassereinlagerungen nach der Geburt bleiben
In der Schwangerschaft sammelt der Körper mehrere Liter zusätzliches Wasser im Gewebe an. Dieser volumenexpansive Zustand mit Natrium- und Wasserretention ist physiologisch und dient der Versorgung von Mutter und Kind.
Nach der Geburt beginnt der Körper normalerweise damit, diese überschüssige Flüssigkeit wieder auszuscheiden – vor allem über:
- Urin
- Schweiß
- und über die Atmung.
Bei gesunden Frauen setzt dieser Entwässerungsprozess (Diurese) meist innerhalb von 24 bis 48 Stunden nach der Entbindung ein. In den ersten Tagen nach der Geburt kommt es daher häufig zu vermehrtem Wasserlassen und nächtlichem Schwitzen.
Schwellungen (Ödeme) an Füßen, Beinen, Händen oder im Gesicht gehen in der Regel innerhalb weniger Tage deutlich zurück.
Studien (3) zur Flüssigkeitsbilanz in den ersten vier Tagen nach der Geburt zeigen bei einem gesunden Schwangerschaftsverlauf einen immer gleich ablaufenden Prozess. Am ersten Tag nach der Entbindung weisen alle Frauen zunächst eine positive Flüssigkeitsbilanz auf – das heißt, es wird mehr Flüssigkeit aufgenommen als ausgeschieden.
Ab dem zweiten Tag entwickeln Frauen mit zuvor normal verlaufender Schwangerschaft typischerweise eine negative Flüssigkeitsbilanz: Die Ausscheidung übersteigt nun die Aufnahme, und die Wassereinlagerungen nehmen sichtbar ab.
Sind Ödeme in der Schwangerschaft gefährlich?
Anders als bei einem normalen Schwangerschaftsverlauf verhält es sich bei Frauen, die bereits in der Schwangerschaft Probleme mit dem Wasserhaushalt hatten. Bei Ödemen und Proteinurie ohne Bluthochdruck kann die Flüssigkeitsausscheidung verzögert sein, sodass die Bilanz zunächst weiterhin positiv bleibt (3).
Noch ausgeprägter ist dieser Effekt bei Präeklampsie: Hier zeigt sich oft erst am vierten Tag nach der Geburt eine negative Flüssigkeitsbilanz. Das bedeutet, dass Wassereinlagerungen in den ersten drei Tagen sogar noch zunehmen können, bevor der Körper beginnt, vermehrt Flüssigkeit auszuscheiden (3).
Wichtig ist zudem, dass auch nach der Entbindung weiterhin ein Risiko für Präeklampsie, Eklampsie oder ein HELLP-Syndrom besteht. Eine anhaltend positive Flüssigkeitsbilanz in den ersten Tagen kann das Risiko für Komplikationen wie ein Lungenödem oder Nierenprobleme erhöhen (3).
Das HELLP-Syndrom ist eine schwere Schwangerschaftskomplikation und gilt als besondere Form der Präeklampsie. Der Name steht für Hämolyse (Zerfall roter Blutkörperchen), Elevated Liver enzymes (erhöhte Leberwerte) und Low Platelets (niedrige Blutplättchenzahl). Es kann vor oder nach der Geburt auftreten und ist ein medizinischer Notfall, der sofort behandelt werden muss.
Wassereinlagerung nach Geburt schlimmer – Was hat das zu bedeuten?
Wenn Wassereinlagerungen nach der Geburt zunächst schlimmer erscheinen, ist das nicht automatisch besorgniserregend – kann aber je nach Ausmaß unterschiedlich zu bewerten sein.
In den ersten 1–3 Tagen nach der Entbindung kann es sein, dass Schwellungen an Füßen, Beinen oder Händen zunächst noch bestehen bleiben oder sogar etwas zunehmen. Der Körper stellt sich hormonell um, das zuvor gespeicherte Wasser wird nicht sofort ausgeschieden.
Erst nach etwa 24–48 Stunden beginnt bei den meisten Frauen die verstärkte Entwässerung. Danach nehmen die Ödeme in der Regel rasch ab.
Wenn die Wassereinlagerungen:
- deutlich zunehmen statt langsam zurückgehen
- mit starkem Spannungsgefühl oder Schmerzen verbunden sind
- einseitig an einem Bein auftreten
- zusammen mit Kopfschmerzen, Sehstörungen, Oberbauchschmerzen oder Bluthochdruck auftreten
- von Atemnot begleitet werden
sollte eine ärztliche Kontrolle durchgeführt werden.
Besonders wichtig ist Aufmerksamkeit, wenn in der Schwangerschaft bereits Präeklampsie, Bluthochdruck oder starke Ödeme bestanden haben. In diesen Fällen kann sich die Entwässerung verzögern, und es besteht weiterhin ein Risiko für Komplikationen im Wochenbett, wie z. B. eine erneute Präeklampsie oder in seltenen Fällen ein Lungenödem.
Wassereinlagerungen nach Kaiserschnitt
Wassereinlagerungen (Ödeme) sind nach einem Kaiserschnitt sehr häufig und meist vorübergehend. Neben den normalen Veränderungen nach einer Schwangerschaft kommen beim Kaiserschnitt zusätzliche Faktoren hinzu, die Schwellungen begünstigen.
- Infusionen während und nach der Operation: Während eines Kaiserschnitts erhalten Frauen in der Regel größere Mengen an intravenöser Flüssigkeit. Diese kann sich vorübergehend im Gewebe einlagern.
- Operativer Eingriff: Eine Operation löst eine Entzündungsreaktion im Körper aus. Dadurch werden Gefäße durchlässiger, und Flüssigkeit tritt leichter ins Gewebe über.
- Eingeschränkte Bewegung: In den ersten Tagen nach dem Eingriff bewegt man sich meist weniger. Das kann den Rückfluss von Flüssigkeit aus den Beinen verlangsamen.
- Hormonelle Umstellung: Unabhängig von der Geburtsart beginnt der Körper erst 24–48 Stunden nach der Geburt verstärkt mit der Ausscheidung des gespeicherten Wassers.
In der Regel beginnen die Schwellungen innerhalb weniger Tage zurückzugehen. Viele Frauen bemerken vermehrtes Wasserlassen und Schwitzen als Zeichen der Entwässerung. Nach etwa einer Woche ist meist eine deutliche Besserung spürbar. Leichte Restschwellungen können auch etwas länger anhalten.
Was tun gegen Wassereinlagerungen in der Schwangerschaft?
Um Wassereinlagerungen vorzubeugen und eine gesunde Schwangerschaft bestmöglich zu unterstützen, ist es hilfreich, die Risikofaktoren für die Entstehung von Ödemen zu kennen. Zu den begünstigenden Faktoren zählen:
- Erhöhtes Blutvolumen und Natrium-/Wasserretention
- Mechanischer Druck der Gebärmutter auf Beckenvenen
- Erhöhte Gerinnungsaktivität, verminderte Fibrinolyse
- Bewegungsmangel, Adipositas, genetische Disposition
- Kaiserschnitt, kurze Abstände zwischen Schwangerschaften
Nicht alle dieser Faktoren lassen sich beeinflussen – sie sind Teil der physiologischen Veränderungen einer Schwangerschaft. Dennoch bedeutet das nicht, dass man den Körper nicht gezielt unterstützen kann.
Aktuelle Studien befassen sich mit verschiedenen Maßnahmen, die darauf abzielen, die Gefäßfunktion zu stabilisieren, den Flüssigkeitshaushalt zu regulieren und die Muskelpumpe auch bei eingeschränkter Bewegung aktiv zu halten. Ziel ist es, die venöse und lymphatische Rückströmung zu fördern und Beschwerden möglichst gering zu halten.
Kombinationstherapien verstärken den Effekt: Kompression, Bewegung & Hautpflege
Die wichtigste und evidenzbasierte Behandlungsmethode ist die Kompressionstherapie. Sie gilt als Basismaßnahme bei venösen und lymphatischen Störungen. Durch gezielten, abgestuften Druck von außen wird der Venendurchmesser reduziert, der Rückfluss des Blutes verbessert und die Ödembildung verringert.
Formen der Kompression sind mehrlagige Kompressionsbinden und medizinische Kompressionsstrümpfe mit abgestuftem Druck
Ziel ist die Reduktion des Ödems, die Förderung des venösen und lymphatischen Rückflusses sowie die Thromboseprophylaxe.
Für Schwangere ist das Thromboserisiko sechsfach erhöht im Vergleich zu Nicht-Schwangeren.
Besonders wirksam ist die Kombination im Sinne einer komplexen physikalischen Therapie. Diese umfasst neben der Kompression:
- Fuß- und Beinmassage: Mehrere Studien (1) zeigen eine signifikante Reduktion des Beinumfangs. Eine Massage war dabei effektiver als reine Hochlagerung der Beine.
- Wasserimmersion: Der Aufenthalt in warmem Wasser (ca. 27–35 °C für 20–50 Minuten) kann den Beinumfang deutlich reduzieren. Der mechanische Druck des Wassers fördert den Rückfluss extrazellulärer Flüssigkeit in den Kreislauf (1).
- Bewegung und Atemübungen: Aktivierung der Muskelpumpe (z. B. Spaziergänge, Fußgymnastik) unterstützt die venöse Rückströmung. Atemübungen verbessern zusätzlich die Zirkulation im Brust- und Bauchraum (1)(4).
- Beinhochlagerung: Kann moderat helfen, ist jedoch weniger effektiv als Massage oder Kompression (1).
- Spezialschuhe: Können die venöse Durchblutung verbessern und einem verlangsamten Blutfluss in den Beinen entgegenwirken (1).
Kinesiotaping kann bei Unverträglichkeit gegenüber Kompression eine Option sein, die Wirksamkeit ist jedoch wissenschaftlich nicht eindeutig belegt.
Die manuelle Lymphdrainage unterstützt gezielt den Abtransport von Gewebeflüssigkeit. Auch die intermittierende pneumatische Kompression kann ergänzend eingesetzt werden.

Medikamentöse Unterstützung bei Wassereinlagerungen in den Beinen während der Schwangerschaft
Medikamente können bei Wassereinlagerungen in der Schwangerschaft unterstützend eingesetzt werden, ersetzen jedoch keine physikalischen Maßnahmen wie Kompression oder Bewegung.
Bestimmte pflanzlich basierte Wirkstoffe, sogenannte phlebotrope Substanzen, können die Gefäßwände stabilisieren, die Durchlässigkeit der Gefäße verringern und so Schwellungen leicht reduzieren. Als in der Schwangerschaft sicher und empfohlen gelten insbesondere:
- Diosmin
- Hesperidin
- Rutoside (z. B. Troxerutin, Venoruton)
Die Wirkung ist meist moderat und dient vor allem der Linderung von Beschwerden. Daher sollten diese Präparate nur ergänzend und nach ärztlicher Rücksprache eingesetzt werden.
Wassereinlagerungen Schwangerschaft Hausmittel, die wirklich wirken: Brennnesseltee & ausreichend trinken
In der Schwangerschaft wird eine Trinkmenge von mindestens 1,5–2 Litern täglich empfohlen – bei Hitze, Bewegung oder ausgeprägten Ödemen entsprechend mehr. Nach der Geburt steigt der Bedarf durch das Stillen zusätzlich um etwa 500 ml pro Tag.
Intuitiv trinken viele Frauen bei Ödemen weniger, aus Sorge, noch mehr Wasser einzulagern. Studien zeigen jedoch das Gegenteil: Eine ausreichende Flüssigkeitszufuhr unterstützt die Nierenfunktion und fördert die Ausscheidung überschüssiger Flüssigkeit.
In einer prospektiven Studie mit gesunden Erwachsenen wurde die tägliche Wasseraufnahme um rund 32 % (etwa +700 ml) erhöht. Das Ergebnis:
- Das Urinvolumen stieg um 35 %.
- Die Urinosmolalität sank um 15 %, die Kreatininkonzentration um 20 % – beides Zeichen einer verbesserten Wasserausscheidung.
- Etwa 70 % der zusätzlich aufgenommenen Flüssigkeit wurden wieder über den Urin ausgeschieden.
Besonders deutlich war der Effekt bei Personen, die zuvor eher wenig getrunken hatten. Interessant ist zudem: Menschen mit niedriger Wasseraufnahme zeigten tendenziell höhere Körperflüssigkeitsvolumina.
Das bedeutet: Wer zu wenig trinkt, fördert unter Umständen die Wasserretention. Eine ausreichende Trinkmenge unterstützt dagegen die natürliche Regulation des Flüssigkeitshaushalts.
Eine sanfte aber effektive Möglichkeit stellt Brennnesseltee dar. Brennnessel gilt traditionell als pflanzliches Mittel mit leicht entwässernder Wirkung. Sie kann die Harnausscheidung fördern und dadurch helfen, überschüssige Flüssigkeit aus dem Gewebe abzutransportieren.
Fazit: Gut informiert durch die Schwangerschaft – Umgang mit Ödemen
Wassereinlagerungen sind in der Schwangerschaft meist eine normale Folge der körperlichen Anpassung an das wachsende Kind. Das erhöhte Blutvolumen, hormonelle Veränderungen und der Druck der Gebärmutter auf die Gefäße führen dazu, dass sich Flüssigkeit vor allem in Beinen, Füßen und Händen sammelt. Auch wenn Ödeme in den meisten Fällen harmlos sind, können sie die Lebensqualität deutlich beeinträchtigen.
Entscheidend ist zu verstehen: Wassereinlagerungen sind kein Zeichen dafür, dass der Körper „falsch“ reagiert, sondern Ausdruck einer komplexen Umstellung. Gleichzeitig gibt es wirksame Möglichkeiten, Beschwerden zu lindern und den Körper gezielt zu unterstützen.
- Ausreichend trinken, um die natürliche Ausscheidung zu fördern
- Kompressionstherapie zur Unterstützung des venösen Rückflusses
- Regelmäßige Bewegung, um die Muskelpumpe zu aktivieren
- Beine hochlagern zur Entlastung der Gefäße
- Fuß- und Beinmassagen zur Förderung der Mikrozirkulation
- Wasseranwendungen, die durch äußeren Druck den Rückfluss unterstützen
- Bei Bedarf pflanzliche gefäßstabilisierende Präparate nach ärztlicher Rücksprache
In der Regel bilden sich Schwangerschaftsödeme nach der Geburt von selbst zurück. Wichtig ist jedoch, Warnzeichen wie plötzlich starke Schwellungen, einseitige Schmerzen, Atemnot oder Bluthochdruck ernst zu nehmen und ärztlich abklären zu lassen.
FAQ – Häufig gestellte Fragen zu Wassereinlagerung Schwangerschaft
Ja. Wassereinlagerungen (Ödeme) sind eine häufige und meist harmlose Begleiterscheinung der Schwangerschaft. Sie entstehen durch hormonelle Veränderungen, ein erhöhtes Blutvolumen und den Druck der wachsenden Gebärmutter auf die Venen.
Ödeme können bereits im 1. Trimester auftreten, sind jedoch im 2. und besonders im 3. Trimester häufiger. Gegen Ende der Schwangerschaft sind leichte Schwellungen bei vielen Frauen normal.
Am häufigsten sind:
– Füße und Knöchel
– Unterschenkel
– Hände und Finger
– Gesicht
Besonders abends oder bei warmem Wetter sind Schwellungen oft stärker ausgeprägt.
Der Körper speichert mehr Wasser und Natrium, das Blutvolumen steigt deutlich an und die Gefäße werden durchlässiger. Zusätzlich drückt die Gebärmutter auf die Beckenvenen, wodurch der Rückfluss des Blutes aus den Beinen erschwert wird.
Nein – im Gegenteil. Ausreichend trinken unterstützt die Nierenfunktion und hilft dem Körper, überschüssige Flüssigkeit auszuscheiden. Zu wenig Flüssigkeit kann Wassereinlagerungen sogar begünstigen.
Ja. In den meisten Fällen bilden sich die Wassereinlagerungen nach der Geburt vollständig zurück, sobald sich Hormonhaushalt und Blutvolumen normalisieren.
Quellenverzeichnis:
(1) Mollaelahi, Fatemeh & Shahali, Shadab. (2022). Non-pharmacological Interventions for the Management of Lower Extremity Edema During Pregnancy: A Narrative Review Study. Medical-Surgical Nursing Journal. 11. 10.5812/msnj-123284.
(2) Staelens AS, Vonck S, Molenberghs G, Malbrain ML, Gyselaers W. Maternal body fluid composition in uncomplicated pregnancies and preeclampsia: a bioelectrical impedance analysis. Eur J Obstet Gynecol Reprod Biol. 2016 Sep;204:69-73. doi: 10.1016/j.ejogrb.2016.07.502. Epub 2016 Aug 3. PMID: 27525683.
(3) Athina Diamanti, Paraskevi Katsaounou, Victoria G. Vivilaki. The fluid balance observed postnatally on normal pregnancies, pregnancies with preeclampsia, and on pregnancies with oedema and proteinuria. European Journal of Midwifery. Received: 28 April 2017 Revised: 26 October 2017 Accepted: 1 December 2017.
(4) Ochałek K., Frydrych-Szymonik A., Szyguła Z. Lower-limb oedema during pregnancy. Med Rehabil 2016; 20(4): 17-21
(5) Hahn RG. Effects of diet, habitual water intake and increased hydration on body fluid volumes and urinary analysis of renal fluid retention in healthy volunteers. Eur J Nutr. 2021 Mar;60(2):691-702. doi: 10.1007/s00394-020-02275-4. Epub 2020 May 19. PMID: 32430554; PMCID: PMC7900032.