Wenn Füße, Knöchel oder Beine dauerhaft anschwellen und sich die Schwellung selbst über Nacht kaum zurückbildet, kann ein gestörter Lymphabfluss dahinterstecken. Bei einem Lymphstau ist das Lymphsystem nicht mehr in der Lage, überschüssige Gewebsflüssigkeit ausreichend abzutransportieren – sie verbleibt im Zwischenzellraum und führt zu sicht- und tastbaren Ödemen. Eine frühzeitige Einordnung ist wichtig, da unbehandelte Lymphödeme fortschreiten und das Gewebe langfristig verändern können.
- Ein Lymphödem ist eine chronische, progressive Schwellung durch Ansammlung von lymphatischer Flüssigkeit im Interstitium aufgrund einer gestörten Lymphdrainage (1).
- Unbehandelt kann es zu wiederkehrenden Hautinfektionen (z. B. Wundrose), offenen Hautstellen oder in sehr seltenen Fällen zu bösartigen Gefäßtumoren kommen.
- Punkt
Was ist eine Lymphstauung?
Ein Lymphstau bezeichnet die krankhafte Ansammlung von lymphatischer Flüssigkeit im Zwischenzellraum (Interstitium) infolge einer gestörten Lymphdrainage. Die chronische und fortschreitende Form dieser Erkrankung wird als Lymphödem bezeichnet.
Es handelt sich dabei um eine progressive Schwellung, die entsteht, wenn das Lymphsystem seine Transportfunktion nicht mehr ausreichend erfüllen kann. Da das Lymphsystem eine zentrale Rolle im Flüssigkeitshaushalt, in der Immunabwehr und in der Fettaufnahme spielt, hat eine Störung weitreichende Folgen für das betroffene Gewebe.
Physiologisch werden etwa 90 % der im Gewebe anfallenden Flüssigkeit über das venöse System wieder aufgenommen, während ungefähr 10 % über die Lymphgefäße abtransportiert werden.
- Ist dieser lymphatische Abfluss gestört, verbleibt die eiweißreiche Flüssigkeit im Interstitium. Zunächst kommt es zu einer sichtbaren Schwellung durch Flüssigkeitsansammlung.
- Bleibt der Zustand bestehen, führt der erhöhte Gewebedruck zu einer Minderversorgung mit Sauerstoff (Hypoxie).
- In der Folge entwickelt sich eine chronische Entzündungsreaktion, die langfristig in eine Fibrose übergeht. Das Gewebe verhärtet sich zunehmend und verliert an Elastizität. Durch die veränderte Immunreaktion, unter anderem mit verstärkter TH2-vermittelter Entzündung, steigt zudem die Anfälligkeit für Infektionen.
Grundsätzlich unterscheidet man zwischen einem primären und einem sekundären Lymphödem. Das primäre Lymphödem ist angeboren beziehungsweise genetisch bedingt und meist auf eine Unterentwicklung oder Funktionsstörung der Lymphgefäße zurückzuführen.
Häufig liegt eine autosomal-dominante Vererbung vor. Beschrieben sind Mutationen unter anderem in den Genen VEGFR3, GJC2, FOXC2 oder CCBE1, die an der Entwicklung des Lymphgefäßsystems beteiligt sind.
Je nach Zeitpunkt des Auftretens wird das primäre Lymphödem weiter unterteilt in:
- eine kongenitale Form, die bereits bei Geburt besteht (Milroy)
- eine Form mit Beginn in der Pubertät oder im jungen Erwachsenenalter (Meige)
- eine spätere Manifestation im Erwachsenenalter (Tarda).
Insgesamt ist das primäre Lymphödem selten und betrifft etwa eine von 100.000 Personen, wobei Frauen häufiger betroffen sind.
Das sekundäre Lymphödem ist deutlich häufiger und entsteht durch eine erworbene Schädigung des Lymphsystems. Weltweit sind über 200 Millionen Menschen von einem Lymphödem betroffen.
So kannst du es erkennen: Lymphknoten Beine, Knie, Fußknöchel & Co
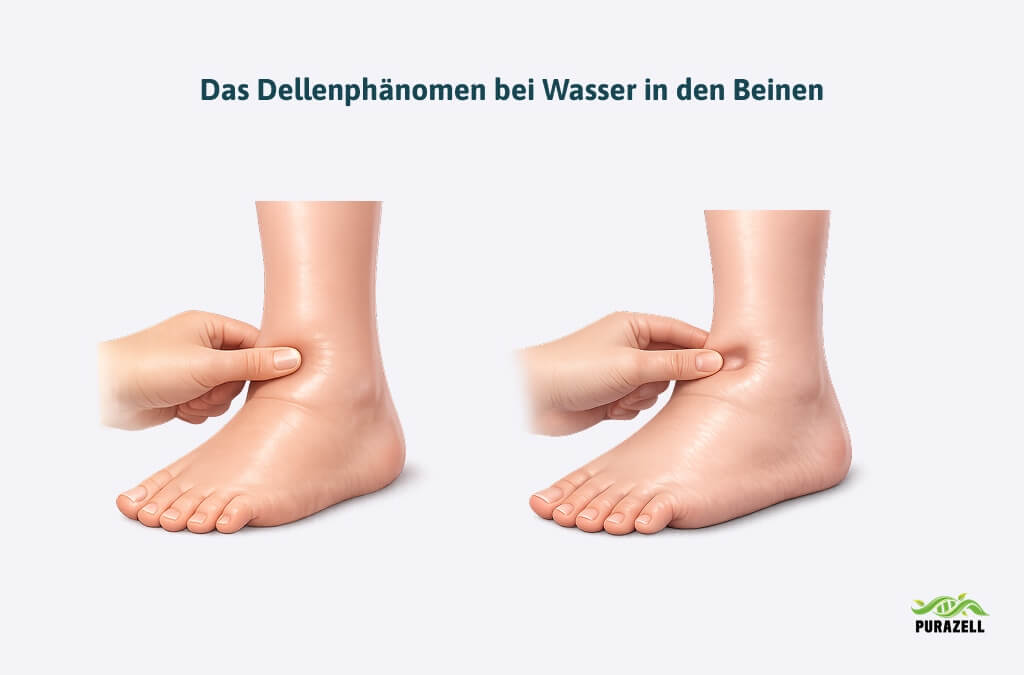
Klinisch zeigt sich ein Lymphstau zunächst durch ein Schwere- und Spannungsgefühl in der betroffenen Extremität. In frühen Stadien ist die Schwellung weich und eindrückbar, man spricht von einem sogenannten pitting-Ödem.
Mit zunehmender Dauer kommt es durch Fibrosierung zu einer derben, nicht mehr eindrückbaren Schwellung (non-pitting).
Ein typisches klinisches Zeichen ist das positive Kaposy-Stemmer-Zeichen: Die Hautfalte über der zweiten Zehe oder dem zweiten Finger lässt sich nicht mehr anheben. Im Verlauf treten charakteristische Hautveränderungen auf, darunter:
- Peau d’orange: eine orangenhautartige Struktur (1)
- Hyperkeratose: Verdickungen der Hornschicht (1)
- Papillomatose: warzenartige Wucherungen (1).
In fortgeschrittenen Stadien kann sich eine Elephantiasis nostras verrucosa entwickeln, eine massive Vergrößerung und Verhärtung der betroffenen Körperregion. Teilweise kommt es zu Lymphorrhö, bei der Lymphflüssigkeit aus der Haut austritt. Aufgrund der gestörten Immunabwehr treten auch gehäuft bakterielle Infektionen wie Impetigo oder Cellulitis als Nebeneffekt des Lymphödems auf.
Lymphstau Kopf Symptome
Typisch sind bei einem Lymphstau in der Kopfregion zunächst sichtbare Schwellungen, die vor allem morgens nach dem Aufstehen am stärksten ausgeprägt sind. Während des Liegens kann die Lymphflüssigkeit schlechter abfließen, sodass sich die Schwellung über Nacht verstärkt.
Besonders betroffen sind häufig:
- die Augenlider mit ausgeprägten Tränensäcken
- Wangen
- Kinnregion
- und Hals.
Dadurch verändern sich die Gesichtskonturen sichtbar, das Gesicht wirkt insgesamt aufgedunsen oder verquollen.
Neben den sichtbaren Veränderungen klagen Betroffene über ein deutliches Spannungs- und Druckgefühl der Haut. Die Haut erscheint prall und glatt und lässt sich mitunter nur schwer eindrücken.
Häufig kommt ein Schweregefühl im Kopf- und Gesichtsbereich hinzu. Druckschmerz ist ebenfalls möglich, insbesondere wenn das Gewebe stark gespannt ist. Mit zunehmender Ausprägung kann die Beweglichkeit eingeschränkt sein, etwa beim Drehen oder Neigen des Kopfes.
Ein Lymphstau im Kopfbereich kann zudem funktionelle Beschwerden verursachen. Dazu zählen Mundtrockenheit sowie Schluck- und Sprechstörungen. Diese entstehen durch die Schwellung im Mund-, Rachen- oder Halsbereich, wodurch Bewegungsabläufe beeinträchtigt werden können.
Manche Betroffene berichten auch über ein allgemeines Druckgefühl im Gesicht oder im Bereich der Nebenhöhlen.
Schwere Komplikationen: Was passiert, wenn ein Lymphödem unbehandelt bleibt?
Eine heilende, also kurative Therapie existiert bisher nicht. Dennoch ist die frühzeitige Diagnose von großer Bedeutung, da durch eine konsequente Behandlung das Fortschreiten der Erkrankung gebremst und Komplikationen reduziert werden können.
Ohne Therapie schreitet der Lymphstau fort und führt zu dauerhaften strukturellen Veränderungen des Gewebes. Am häufigsten:
- Eine häufige und wichtige Komplikation sind wiederkehrende Hautinfektionen wie Cellulitis oder Erysipel (Wundrose). Dabei dringen Bakterien durch kleine Hautverletzungen in das Gewebe ein. Das betroffene Gebiet wird plötzlich gerötet, überwärmt, schmerzhaft und schwillt weiter an, oft begleitet von Fieber. Solche Infektionen können immer wieder auftreten. Problematisch ist, dass jede Entzündung die Lymphgefäße zusätzlich schädigt. Dadurch verschlechtert sich der Lymphabfluss weiter – ein Teufelskreis entsteht.
- Im fortgeschrittenen Stadium kann es außerdem zur Bildung von offenen Hautstellen, sogenannten Ulzera, kommen. Die Haut ist durch die dauerhafte Schwellung und schlechte Versorgung anfälliger für Verletzungen und heilt schlechter. Diese offenen Wunden können sich leicht entzünden und sind oft schwer zu behandeln.
- Eine sehr seltene, aber schwere Komplikation bei langjährigem, chronischem Lymphödem (meist nach mehr als zehn Jahren) ist das sogenannte Angiosarkom, auch Stewart-Treves-Syndrom genannt. Dabei handelt es sich um eine bösartige Tumorerkrankung der Blut- oder Lymphgefäße, die sich im Bereich des dauerhaft geschwollenen Gewebes entwickeln kann. Erste Anzeichen können dunkle, bläulich-rötliche Hautveränderungen oder Knoten sein, die sich rasch vergrößern. Diese Komplikation ist selten, erfordert aber eine sofortige ärztliche Abklärung.
Deshalb ist es wichtig, ein Lymphödem frühzeitig zu behandeln und die Haut sorgfältig zu pflegen, um Infektionen und Folgeschäden möglichst zu vermeiden.

Ursache Lymphstau: Risikofaktoren & Auslöser
Während primäre Lymphödeme angeborene Unterentwicklungen oder Funktionsstörungen der lymphatischen Gefäße sind, ist die weltweit häufigste Ursache eines sekundären Lymphödems eine Filariasis, eine parasitäre Infektion, die insbesondere in tropischen Regionen vorkommt (1).
In westlichen Ländern treten sekundäre Lymphödeme besonders häufig nach Tumoroperationen und Bestrahlungen auf, etwa bei Brustkrebs, Prostatakrebs oder Melanomen, wenn Lymphknoten entfernt oder Lymphbahnen geschädigt wurden (1).
Auch eine chronische venöse Insuffizienz kann zu einer Überlastung des Lymphsystems führen. Weitere Ursachen sind (1):
- die sogenannte Podokoniose durch langfristigen Kontakt mit silikathaltigen Böden
- ausgeprägte Adipositas mit einem Body-Mass-Index über 60
- traumatische Verletzungen
- operative Eingriffe
- sowie wiederkehrende Infektionen.
Studien (2) zeigen, dass auch gewisse Medikamente das Risiko für die Entstehung eines Lymphödems erhöhen. Dazu zählen unter anderem Calciumkanalblocker, NSAIDs, Steroide, Hormone, Antidepressiva und Chemotherapeutika.
Text wichtige Information.
Lymphstau lösen: Wie kann man Lymphe anregen?
Anders als das Blut hat das Lymphsystem keine eigene „Pumpe“ wie das Herz. Der Abtransport der Lymphe funktioniert vor allem durch Muskelbewegungen, Atmung und äußeren Druck. Deshalb kann man den Lymphfluss gezielt anregen und so helfen, einen Lymphstau zu verbessern.
Während andere Formen von Wassereinlagerungen – etwa bei venösen Problemen – durchaus auf natürliche, entwässernde und venenstärkende Wirkstoffe wie Löwenzahn, Brennnessel, Rosskastanie, Ackerschachtelhalm oder Tigergras ansprechen, ist dies bei einem ausgeprägten Lymphödem nicht der Fall.
Solche Pflanzen werden häufig als Kombipräparate gegen Wassereinlagerungen oder in Form von Heiltees, zum Beispiel als Brennnesseltee-Mischungen, eingesetzt, um die allgemeine Flüssigkeitsbalance des Körpers zu unterstützen.
Beim Lymphödem liegt die Ursache jedoch nicht in einer vermehrten Wassereinlagerung, die über die Nieren ausgeschieden werden könnte, sondern in einer gestörten Ableitung von eiweißreicher Lymphflüssigkeit im Gewebe.
Diuretische, also entwässernde Mittel setzen an der Nierenfunktion an und erhöhen die Urinausscheidung. Sie beeinflussen jedoch nicht die Transportstörung im Lymphsystem. Daher zeigen sie bei einem ausgeprägten Lymphödem in der Regel keine wirksame Verbesserung der Schwellung (2).
Einige pflanzliche Wirkstoffe zeigen dennoch Wirkung durch eine signifikante Reduktion des Lymphödemvolumens. Besonders gut untersucht:
- Coumarin, zum Beispiel aus Steinklee: deutliche Volumenreduktion bei filarialem und Brustkrebs-assoziiertem Lymphödem (5).
- Oxerutin (Hydroxyethylrutoside): signifikante Reduktion in mehreren Studien (5).
- Diosmin / Hesperidin (z. B. Daflon): teilweise signifikante Reduktionen (5).
- Quercus robur-Extrakt (Robuvit): dosisabhängige Volumenreduktion (5).
- Kampo-Kräuter (Goreisan, Saireito): Verbesserung bei abdominalem Lymphödem (5).
Lymphen der Beine: Manuelle Lymphdrainage
Das „Lymphen der Beine“ bezeichnet in der Regel die manuelle Lymphdrainage, eine spezielle physiotherapeutische Behandlung zur Anregung des Lymphflusses. Ziel ist es, überschüssige Lymphflüssigkeit aus den Beinen abzuleiten, Schwellungen zu reduzieren und Beschwerden wie Spannungs- oder Schweregefühl zu lindern.
Die manuelle Lymphdrainage ist keine klassische Massage. Sie besteht aus sehr sanften, rhythmischen und kreisenden Grifftechniken, die gezielt entlang der Lymphbahnen ausgeführt werden.
Anders als bei einer kräftigen Massage wird dabei nur mit leichtem Druck gearbeitet, da die Lymphgefäße direkt unter der Haut verlaufen und empfindlich sind. Durch die speziellen Handbewegungen wird der Abtransport der Lymphflüssigkeit in Richtung der zentralen Lymphknoten angeregt.
Der Ablauf:
- Bei der Behandlung der Beine beginnt die Therapie meist nicht direkt am Fuß, sondern zunächst im Bereich der Leiste und des Bauchraums. Dort befinden sich wichtige Lymphknotenstationen. Diese werden zuerst aktiviert, um sozusagen „Platz zu schaffen“, bevor die Flüssigkeit aus dem Bein nach oben verschoben wird.
- Anschließend wird Schritt für Schritt vom Oberschenkel über das Knie bis zum Unterschenkel und Fuß gearbeitet.
Viele Betroffene empfinden die Behandlung als angenehm und entspannend. Nach der Sitzung ist das Bein häufig spürbar leichter und weniger gespannt.
Damit der Effekt anhält, wird die manuelle Lymphdrainage meist mit einer Kompressionstherapie kombiniert, zum Beispiel durch Bandagen oder medizinische Kompressionsstrümpfe. Diese verhindern, dass sich erneut größere Mengen Flüssigkeit im Gewebe ansammeln.
Lymphstau lösen mit Kompressionstherapie
Die Kompressionstherapie ist ein zentraler Bestandteil der Behandlung von Lymphödemen. Vor allem in der intensiven komplexen Entstauungstherapie (iCDT) wird sie eingesetzt, um das Volumen der betroffenen Beine zu reduzieren. Durch den äußeren Druck wird das Gewebe stabilisiert, der Lymphabfluss verbessert und einer erneuten Flüssigkeitsansammlung entgegengewirkt.
Traditionell erfolgt die Kompression in der Entstauungsphase durch eine inelastische Mehrlagenbandagierung. In einer prospektiven, randomisierten Nichtunterlegenheitsstudie (3) wurde untersucht, ob adaptive Kompressionswickel hinsichtlich der Volumenreduktion bei symmetrischem Beinlymphödem gleichwertig sind.
Studiendesign im Überblick:
- 24 Patientinnen und Patienten mit beidseitigem Lymphödem (Stadium II–III)
- Jedes Bein wurde unterschiedlich behandelt: ein Bein ACW (adaptive Kompressionswickel), das andere IMB (klassischen Mehrlagenbandagierung)
- Dauer der intensiven Entstauungstherapie: 10 Tage
- Primärer Endpunkt: Volumenreduktion (gemessen mit Perometer)
- Zusätzlich erfasst: Anlegezeit, Tragekomfort, Hautspannung, Nebenwirkungen
Die Ergebnisse zeigten, dass adaptive Kompressionswickel der klassischen Mehrlagenbandagierung nicht unterlegen sind. Die mittlere Differenz in der Volumenreduktion betrug 9,45 mL und lag damit klar innerhalb der zuvor definierten Nichtunterlegenheitsgrenze von 50 mL.
Eine Überlegenheit einer Methode konnte jedoch nicht nachgewiesen werden. Beide Verfahren reduzierten die Hautspannung in vergleichbarem Maß.
Deutliche Unterschiede zeigten sich jedoch bei praktischen Aspekten:
- Die Anlegezeit war mit adaptiven Kompressionswickeln erheblich kürzer – durchschnittlich 3 Minuten gegenüber 11,5 Minuten bei der Mehrlagenbandagierung.
- Auch der Tragekomfort wurde als signifikant besser bewertet.
- Nebenwirkungen traten insgesamt selten auf, jedoch waren Hautabdrücke unter der inelastischen Mehrlagenbandagierung deutlich häufiger mit 41,6 % als unter den adaptiven Kompressionswickeln mit 4,2 %. Schwerwiegende Nebenwirkungen wurden bei keiner der Methoden beobachtet.
- Bemerkenswert ist zudem, dass 83,3 % der Teilnehmenden angaben, die adaptiven Kompressionswickel weiter nutzen zu wollen.
Adaptive Kompressionswickel sind also eine wirksame und sichere Alternative zur klassischen inelastischen Mehrlagenbandagierung in der intensiven Entstauungstherapie.
Sie bieten vergleichbare Effekte bei der Volumenreduktion, sind jedoch schneller anzulegen, komfortabler und mit weniger Nebenwirkungen verbunden. Bei guter Anleitung können sie zudem das Selbstmanagement der Patientinnen und Patienten erleichtern und damit die langfristige Therapieadhärenz verbessern.
Bewegung gegen Lymphödeme in den Beinen
Bewegung kann bei Lymphödemen der Beine eine sinnvolle und sichere Ergänzung zur Therapie sein.
In einer aktuellen Studie (4) wurden sowohl sofortige als auch langfristige Effekte von Bewegungstherapie bei primärem und sekundärem Lymphödem der unteren Extremitäten untersucht. Die Trainingsprogramme dauerten meist zwischen drei und zehn Wochen und umfassten unterschiedliche Bewegungsformen:
- Wassertraining
- Ausdauertraining (z. B. Radfahren, Laufband, Gehen)
- Krafttraining
- Bewegung als Bestandteil der komplexen physikalischen Entstauungstherapie (CDT)
- Übungen mit und ohne Kompression
Mit über 300 Teilnehmern und den Daten aus insgesamt 3 randomisierten kontrollierten Studien (RCTs), 5 Single-Group-Studien und 4 Cross-over-Studien lässt sich eine solide und aussagekräftige Datengrundlage ableiten, die belastbare Rückschlüsse auf die Wirksamkeit der untersuchten Maßnahmen ermöglicht.
Bewertet wurden dabei insbesondere:
- Die gesundheitsbezogene Lebensqualität: Es zeigten sich insgesamt kleine positive Effekte, die jedoch nicht in allen Studien konsistent waren. Einzelne Untersuchungen berichteten Verbesserungen in bestimmten Bereichen wie Fatigue oder körperlicher Funktionsfähigkeit, ein eindeutig starkes Gesamtergebnis ergab sich jedoch nicht.
- Die körperliche Leistungsfähigkeit: In mehreren Studien verbesserten sich objektiv messbare Parameter wie der 6-Minuten-Gehtest (6MWT), die maximale Sauerstoffaufnahme (VO₂max) oder der Chair-Stand-Test zur Beurteilung der Beinkraft. Insgesamt ergibt sich hier ein leichter, aber positiver Effekt von regelmäßigem Training.
- Subjektive Beschwerden wie Schwere- oder Schmerzgefühl: Auch subjektive Beschwerden wie Schweregefühl, Spannungsgefühl und Schmerzen besserten sich in mehreren Studien spürbar – insbesondere unmittelbar nach dem Training. Besonders günstig wirkten das Training in Rückenlage und mit frisch angelegten Kompressionsbandagen.
- Das Volumen der betroffenen Beine: Hinsichtlich des Lymphödem-Volumens zeigte sich kein klarer langfristiger Effekt. Das bedeutet, dass Bewegung allein in der Regel keine dauerhafte Volumenreduktion bewirkt.
Zusammenfassend lässt sich sagen: Bewegungstherapie bei Lymphödemen der Beine gilt als sicher und kann kleine positive Effekte auf Lebensqualität, körperliche Funktion und Beschwerden haben. Teilweise sind auch kurzfristige Verbesserungen des Beinvolumens möglich. Klare Empfehlungen zur optimalen Trainingsform oder Intensität lassen sich derzeit jedoch nicht ableiten.
Fazit: Lymphödem – Was tun?
Ein Lymphstau ist weit mehr als eine harmlose Schwellung. Er ist Ausdruck einer gestörten Lymphdrainage und kann unbehandelt zu chronischen Veränderungen des Gewebes, funktionellen Einschränkungen und ernsthaften Komplikationen führen. Da das Lymphsystem eine zentrale Rolle im Flüssigkeitshaushalt und in der Immunabwehr spielt, hat eine dauerhafte Störung spürbare Auswirkungen auf die Lebensqualität der Betroffenen.
Die gute Nachricht ist: Auch wenn ein Lymphödem in der Regel nicht heilbar ist, lässt sich sein Fortschreiten deutlich bremsen. Moderne Therapiekonzepte zeigen, dass eine konsequente und individuell angepasste Behandlung Beschwerden lindern, die körperliche Funktion verbessern und Komplikationen vorbeugen kann.
Entscheidend ist ein ganzheitlicher Ansatz. Dazu gehören vor allem:
✅ Frühzeitige Diagnose, um strukturelle Gewebeveränderungen zu verhindern
✅ Kompressionstherapie, zur Stabilisierung des Gewebes und Reduktion der Schwellung
✅ Manuelle Lymphdrainage, zur gezielten Anregung des Lymphabflusses
✅ Regelmäßige, angepasste Bewegung, zur Unterstützung der Muskelpumpe
✅ Konsequente Hautpflege, zur Vermeidung von Infektionen
✅ Patientenschulung und Selbstmanagement, für langfristige Therapietreue
Studien zeigen, dass insbesondere die Kombination dieser Maßnahmen wirksam und sicher ist. Zwar sind die Effekte auf das Volumen teilweise moderat, doch Verbesserungen bei Beschwerden, Funktion und Lebensqualität sind möglich.
FAQ – Häufig gestellte Fragen
Ein Lymphstau entsteht, wenn die Lymphflüssigkeit nicht mehr richtig abfließen kann und sich im Gewebe ansammelt. Die Folge ist eine Schwellung, meist an Armen oder Beinen. Die chronische Form nennt man Lymphödem.
Typisch sind anhaltende Schwellungen, ein Spannungs- oder Schweregefühl und anfangs eine weiche, später eher feste Haut. Oft bleibt beim Eindrücken zunächst eine Delle zurück. Schreitet die Erkrankung fort, verhärtet sich das Gewebe zunehmend.
Man unterscheidet zwei Hauptformen:
– Primär: angeborene oder genetisch bedingte Fehlentwicklung der Lymphgefäße
– Sekundär: erworben, z. B. nach Operationen, Krebsbehandlungen, Infektionen, Verletzungen oder starkem Übergewicht
In westlichen Ländern tritt ein Lymphödem häufig nach Tumoroperationen auf.
Nein, ein chronisches Lymphödem ist in der Regel nicht heilbar. Mit einer frühzeitigen und konsequenten Therapie lässt sich das Fortschreiten jedoch deutlich bremsen und die Schwellung oft reduzieren.
Ja. Bewegung aktiviert die Muskelpumpe und unterstützt so den Lymphabfluss. Besonders geeignet sind regelmäßiges Gehen, Radfahren, Schwimmen oder gezielte Übungen in Kombination mit Kompression. Wichtig ist eine angepasste Intensität – Überlastung sollte vermieden werden.
Kompressionsbandagen oder -strümpfe üben Druck auf das Gewebe aus. Dadurch wird verhindert, dass sich erneut Flüssigkeit ansammelt, und der Lymphabfluss wird unterstützt. Kompression ist eine der wichtigsten Säulen der Therapie.
Unbehandelt kann es zu wiederkehrenden Hautinfektionen (z. B. Wundrose), offenen Hautstellen oder in sehr seltenen Fällen zu bösartigen Gefäßtumoren kommen. Deshalb ist eine konsequente Behandlung und gute Hautpflege wichtig.
Quellenverzeichnis:
(1) Grada AA, Phillips TJ. Lymphedema: Pathophysiology and clinical manifestations. J Am Acad Dermatol. 2017 Dec;77(6):1009-1020. doi: 10.1016/j.jaad.2017.03.022. PMID: 29132848.
(2) Trayes KP, Studdiford JS, Pickle S, Tully AS. Edema: diagnosis and management. Am Fam Physician. 2013 Jul 15;88(2):102-10. PMID: 23939641.
(3) Reisshauer A, Tsatrafilis E, Kornappel S, Huscher D, Liebl ME. A randomized, controlled noninferiority study of adjustable compression wraps compared with inelastic multilayer bandaging used in the intensive complex decongestive therapy of lower leg lymphedema. J Vasc Surg Venous Lymphat Disord. 2025 Jul;13(4):102214. doi: 10.1016/j.jvsv.2025.102214. Epub 2025 Feb 25. PMID: 40015477; PMCID: PMC11995056.
(4) Wittenkamp MC, Christensen J, Vinther A, Juhl CB. The effect of exercise in patients with lower limb lymphedema: a systematic review. Acta Oncol. 2025 Mar 31;64:484-498. doi: 10.2340/1651-226X.2025.42560. PMID: 40165003; PMCID: PMC11977414.
(5) Mobarakeh, Zahra & Yarmohammadi, Hossein & Mokhtari-Hesari, Parisa & Fahimi, Shirin & Montazeri, Ali & Heydarirad, Ghazaleh. (2020). Herbs as old potential treatments for lymphedema management: A systematic review. Complementary therapies in medicine. 55. 102615. 10.1016/j.ctim.2020.102615.